Ишемический инсульт
Ишемический инсульт – это внезапное и острое нарушение кровообращения мозга. Он возникает при резком снижении капиллярного кровоснабжения, к которому может привести атеросклероз, тромбоз или общее снижения кровотока.
Как выявить симптомы церебрального дефицита и избежать неотвратимых изменений мозга, Вы узнаете из этой статьи.
Классификация ишемического инсульта
- Свое развитие инсульт начинает с транзиторной ишемической атаки. Симптомы нарушения проходят в период до суток, когда нормализация мозгового кровообращения происходит сама собой;
- Малый инсульт. Симптомы и последствия инсульта при этом нарушении отступают в течение двух-трех недель;
- Острый ишемический инсульт. Поражение головного мозга длится более 3 недель, при этом на МРТ видны тяжелые повреждения церебральной ткани;
Острый инсульт также включает в себя:
- Инсульт крупных сосудов;
- Тромболитический инсульт мелких проникающих артерий (лакунарный инсульт);
- Кардиогенный эмболический инсульт;
- Криптогенный инсульт неизвестной причины;
Экстренная диагностика
Распространенные симптомы инсульта можно определить с помощью аббревиатуры FAST:
- F – face, перекос стороны лица;
- A – arm, что означает мышечную гипотонию конечностей и лица;
- S – speech, проблемы с восприятием речи на слух и произношением;
- T – time, значит, что пострадавшего необходимо оперативно отвезти в больницу или вызвать скорую помощь;
Экстренная помощь
- До приезда медиков, пострадавшего нужно уложить на твердую поверхность и закрепить голову выше тела, подложив под нее что-нибудь мягкое;
- Затем больному необходимо обеспечить нормальное поступление кислорода в организм – при необходимости стоит расстегнуть сдавливающую одежду или открыть окно;
- При возможности измерить давление – если оно выше 180, пациенту необходимо выпить соответствующие лекарства, чтобы снизить показатели;
- Не стоит ничего предпринимать, если у больного начался припадок – поверните его голову набок, чтобы тот не захлебнулся рвотой и дождитесь скорой;
Факторы и причины развития
Инсульт встречается не только у пожилых – нередко из-за стресса и вредных привычек он возникает и в молодом возрасте. И провоцируют инсульт следующие причины:
- Завихрения крови в сердце, образующие тромбы. Когда организм обезвожен, повышается риск возникновения кровяного сгустка прямо в желудочке сердца: от него тромб идет по аорте и может попасть в сонную артерию и мозг – так развивается инсульт.
- Образуясь внутри артерий, атеросклерозные бляшки могут критически снижать кровоток или полностью пережимать сонную артерию, провоцируя инсульт. Также эти бляшки приводят к образованию тромбов – мелкие частички, эмболы, отделяясь от них под давлением кровотока, провоцируют закупорку сосудов головного мозга.
- Употребление алкоголя и табака. Этиловый спирт разрушает защитный эпителиальный слой эритроцитов, из-за чего они слипаются друг с другом и закупоривают один сосуд головного мозга за другим. Состояние алкогольного опьянения – это и есть нехватка кислорода в церебральных клетках, это их умерщвление. А курение наоборот, сужает сосудистые стенки – каждая затяжка провоцирует короткое сжатие. Поэтому, алкоголь вкупе с курением делает инсульт крайне вероятным исходом: расширенный от слипшихся эритроцитов сосуд, вдруг сужается, и происходит его разрыв.
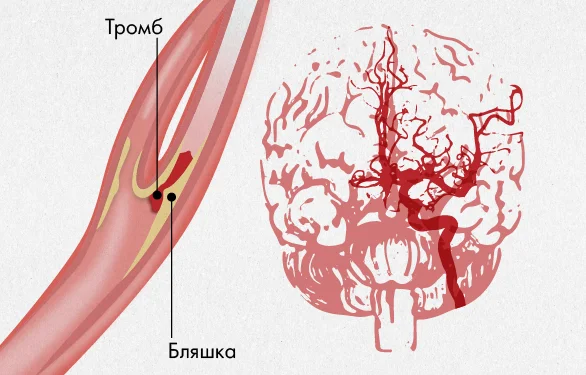
Симптомы ишемического инсульта
Симптомы заболевания зависят от пораженной области головного мозга.
Предвестник инфаркта мозга
Транзиторная ишемическая атака (ТИА) – это короткий эпизод неврологической дисфункции, который возникает из-за фокальной ишемии и не связан при этом с некрозом мозговой ткани. Это значит, что при этой патологии наблюдаются симптомы инсульта, как, например, нарушение зрения или чувствительности, но они проходят в течение дня, поскольку кровообращение головного мозга восстанавливается само собой. Благодаря этому ТИА называют главным предвестником ишемического инсульта.
Таково классическое определение ТИА. Сегодня в научном сообществе ведутся активные дискуссии по поводу его пересмотра, поскольку в течение дня у 30%-50% больных, признаки инфаркта мозга перетекали в полноценный инсульт, что подтверждалось снимками МРТ. Подобная статистика говорит о слишком широких временных рамках, определяющих ТИА.
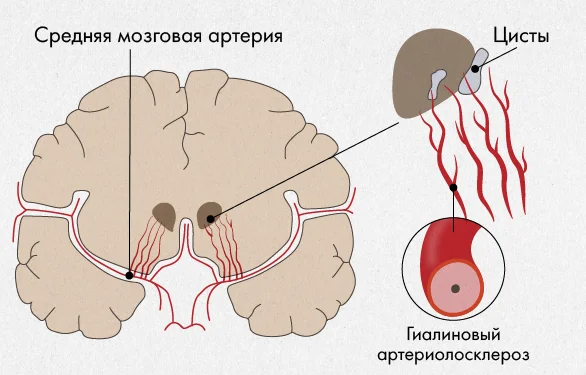
В крупных научных исследованиях последних 5-ти лет говорится, что после ТИА крайне вероятен повторный инсульт. От 10% до 15% пациентов переносят инсульт в течение 3 месяцев после транзиторной ишемической атаки, причем половина этих случаев происходит в течение 2 суток. Это говорит о необходимости тщательного обследования и дальнейшего лечения пациентов с ТИА.
Наглядным будет следующий клинический пример: мужчина в возрасте 50-ти лет с подтвержденным атеросклерозом жалуется, что после подъема тяжестей у него немеют руки, возникает шум в ушах и возникает частичная потеря зрения: мелькают “мушки перед глазами”. Обследования показали, что в сонной артерии у пациента находился нестабильный очаг холестериновых отложений, от которого из-за повышенного давления отделялись мелкие частички, эмболы.
Они провоцировали закупорку мелких сосудов головного мозга, вызывая транзиторную ишемическую атаку. Поскольку работа мужчины была связана с подъемом тяжестей, то его артериальное давление систематически резко повышалось – это и было причиной отделения эмбол.
В новых медицинских справочниках встречается определение ТИА как ишемического инсульта, симптомы которого длятся менее 1 часа. Но и это определение является некорректным, поскольку никакой временной порог не может подтвердить инсульт. Корректно говорить лишь о вероятности: если эпизод предполагаемого инфаркта мозга длится более 6 часов, то в 60% случаев это приведет к завершенному ишемическому инсульту.
Легкомысленно относиться к транзиторной ишемической атаке точно не стоит. Помимо того, что она главный предвестник ишемического инсульта, даже после того как симптомы ушли, диагноз ТИА – это еще и индикатор наличия сердечно-сосудистых нарушений, например, атеросклероза, сосудистой дистонии и гипертонической болезни.
Абсолютно каждый пациент после ТИА должен проходить агрессивное лечение – и оно включает в себя жесткий контроль давления, подробное исследование крови и прием кроворазжижающих препаратов.
Диагностика ишемического инсульта
Прогноз выздоровления больного после ишемического инсульта зависит от скорости оказания медицинской помощи. Поэтому первые же симптомы инфаркта мозга должны быть сигналом к госпитализации пациента – только в клинике он может пройти необходимую диагностику и получить лечение.
Поставить диагноз “инсульт”, основываясь лишь на клинической картине невозможно, поэтому главное, что должен сделать врач, когда в клинику доставили пациента с подозрением на инсульт – исключить внутричерепную гематому (геморрагический инсульт). Это заболевание является противопоказанием к проведению тромболизиса или тромбоэкстракции (операций по удалению тромбов).
После этого специалист идентифицирует инсульт и его локализацию, оценивает ишемическое ядро, а также степень поражения головного мозга. В этом врачам помогает множество методов нейровизуализации:
- Первый из них – неинвазивная компьютерная томография мозга (КТ). В обнаружении внутричерепного кровоизлияния она имеет некоторые недостатки, связанные со временем диагностики и объемом гематомы. Обнаружить геморрагический инсульт с помощью КТ в первые 6 часов после разрыва сосудов можно с эффективностью 99% – спустя несколько дней эта эффективность умеренно снижается, и на 5-7 день возникает риск совсем не обнаружить гематому с помощью КТ.
- Поэтому при подозрении на геморрагический инсульт, следует использовать другие методы диагностики, например, люмбальную пункцию. Эта диагностика проводится для анализа спинномозговой жидкости: если содержание белка или эритроцитов в ней выше нормы, то в головном мозге присутствует геморрагический инсульт. Но с другой стороны, у этого исследования есть недостаток – ксантохромия возникает лишь на вторые сутки после инсульта.
- Обнаружить геморрагический инсульт с помощью МРТ в режиме Т2 Flair можно с эффективностью 98%. Эта эффективность связана с тем, что данная диагностика реагирует даже на минимальное наличие белка в спинномозговой жидкости. Также дополнительным преимуществом МРТ является возможность выявления других причин, спровоцировавших острый неврологический дефицит: это ишемический инсульт или преходящая ишемия. Однако в МРТ есть и недостатки, ограничивающие ее использование в качестве метода, который определил бы геморрагический инсульт. Первый из них – время: период подготовки полного протокола работы головного мозга может занять от 15 до 50 минут. Также МРТ противопоказан при наличии в организме человека металлических имплантов, кардиостимуляторов или металлических осколков. И МРТ не проводится на ранних сроках беременности.
После того как врачи исключили геморрагический инсульт, они приступают к локализации окклюзии артерий головного мозга. Потенциальные кандидаты на эндоваскулярную терапию обязательно проходят КТ или МРТ-скрининг.
Специалисты рекомендуют
- КТ-ангиография (КТА) – это быстрый инструмент для выявления закупорки церебральных сосудов. Пациенту с подозрением на инсульт, внутривенно вводится йодсодержащее контрастное вещество, благодаря которому локализация закупоренной артерии происходит максимально точно и быстро – КТА может обнаружить инсульт со 100% эффективностью, также этот метод позволяет оценить состояние коллатералей (обходных путей кровотока). Но с другой стороны, у него есть и недостатки, например, йод, содержащийся в контрастном веществе, может быть причиной потенциальных побочных эффектов лечения инфаркта головного мозга. А неопытный специалист может перепутать кальцифицированный стеноз аорты и инсульт, что приводит к неэффективной тромбэкстракции и тяжелым осложнениям от процедуры.
- Магнитно-резонансная ангиография (МРА) – дополнительный метод исследований, используемый для локализации ишемии. МРА проводится с внутривенным вводом контрастного вещества на основе гадолиния, но может проходить и без него. Последний метод называется time of flight (TOF), он основан на феномене притока протонов водорода в крови: короткий электромагнитный импульс МРТ-прибора заставляет протоны крутиться вокруг новых осей – прибор регистрирует эти изменение, импульс прекращается, и они продолжают свой путь с общим кровотоком. Затем случается новый импульс и новая регистрация местоположения протонов – так на компьютере отображаются сосуды и артерии. Каждый электромагнитный импульс занимает лишь мгновение и потому не нарушает кровоток, но у TOF-метода есть и недостатки: поскольку он основан на обнаружении протонов водорода, то из-за медленного или ненасыщенного потока крови, некоторые сосуды не отображаются на снимке. Помимо этого, сосуд не отразит своей морфологии на TOF-исследовании. Эффективность выявления стеноза у него составляет 70%, окклюзии – 59%. Однако проблемы с эффективностью разрешаются путем введения контрастного вещества.
После локализации нарушения мозгового кровообращения, специалист оценивает степень поражения головного мозга. И МРТ является безусловно лучшим методом в оценке осложнений ишемического инсульта. МРТ способна обнаружить сверхострые ишемические изменения в головном мозге уже через несколько минут после перекрытия артерий. Также данная диагностика эффективно определяет не только инсульт, но и цитотоксический отек. Однако МРТ нельзя проходить людям с металлическими имплантатами в организме или на ранних сроках беременности. Но если такие противопоказания не актуальны для вас, стоит отдать предпочтение именно МРТ. Клинический опыт доказал эффективность этого метода в определении инфаркта головного мозга.
Лечение ишемического инсульта
Терапевтическое окно при ишемическом инсульте составляет 4.5 часа – за это время, с момента, как проявились первые симптомы заболевания, пациенту необходимо оказать медицинскую помощь. Именно такой период времени могут использовать врачи, чтобы минимизировать риск возникновения острого неврологической патологии от ишемического инсульта, и выйти на удовлетворительный клинический исход. Положительных изменений врачи добиваются с помощью нескольких инструментов:
- Важным пунктом в этом списке является тромболизис, процедура по введению в организм пациента специального вещества, растворяющего тромб. Обычно она проводится на начальных стадиях гипоксии церебральных тканей, и применяют тромболитические ферменты (тромболитики), они запускают естественный механизм разрушения тромбов в организме. Препарат следует вводить в 3-х часовой период после появления симптомов ишемического инсульта.
- Также эндоваскулярная терапия включает в себя тромбоэкстракцию, операцию по механическому удалению тромба: специальная проволока проходит сквозь него, затягивает и вытягивает из артерии. Затем фрагменты разрушенного тромба удаляются с помощью микронасоса, встроенного в проволоку.
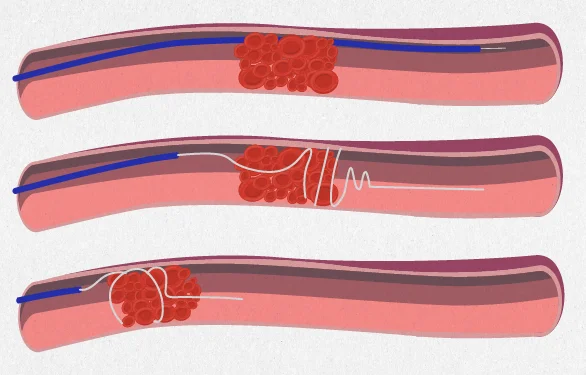
После проведения этих операций, лечение пациента должно быть направлено на восстановление функций крови – нормализацию ее свертываемости и вязкости. Но помимо кроворазжижающих препаратов, врачи назначают и нейропротекторы для эффективного восстановления мозга после ишемического инсульта и образования новых нейронных связей.
Патогенез
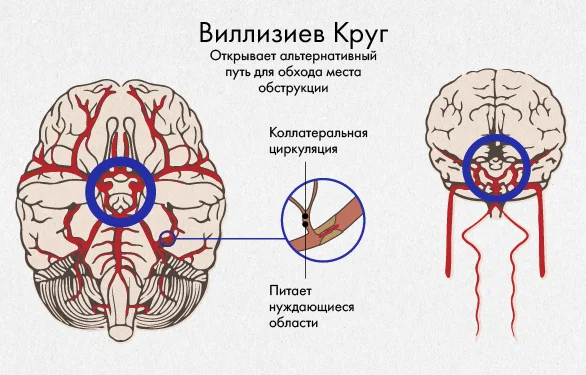
Основные артерии головного мозга образуют виллизиев круг, представляющий собой кольцо, кровоток по которому может переходить с одной стороны мозга на другую. Виллизиев круг – это альтернативный способ поступления крови к тканям головного мозга в случае обструкции артерии. Благодаря нему мозг может справиться с уменьшением кровотока, особенно, когда это случается постепенно. В таком случае имеется достаточно времени для развития коллатерального кровообращения (когда один сосуд начинает давать веточки кровеносных сосудов для питания зоны, которая в этом нуждается).
Но как только приток крови становится ниже необходимого для церебральной клетки, это вызывает ишемический инсульт. Отмирание клетки головного мозга происходит постепенно:
- Сначала наступают энергетические расстройства в клетках – метаболический ацидоз, накопление кальция в мозговых тканях;
- Затем начинается глутамат-эксайтотоксичность, когда некоторые накопленные аминокислоты вызывают поражение нейронов и нервной ткани;
- Свободно-радикальное окисление;
- Накопление жирных кислот;
- Воспаление;
- И в результате этих факторов наступает гибель церебральных тканей;
Инсульт развивается из-за двух основных факторов: первый из них – это дисфункция эндотелиальных клеток, когда что-то воспаляет или раздражает внутреннюю оболочку артерии.
И основным раздражителем этой оболочки являются токсины, содержащиеся в табаке. Они плавают в крови и повреждают эндотелий – и в зоне поражения формируется атеросклерозная бляшка. Внутри она состоит из жира, холестерина, белков, кальция и иммунных клеток – текстура мягкая и напоминает творог, а внешняя оболочка плотная, поскольку покрыта фиброзной капсулой. Полностью сформировавшись, атеросклерозный очаг препятствует нормальному кровотоку.
Нормализовать состояние эндотелия поможет Vasis – натуральный препарат, изготовленный на основе экстрактов лиственницы даурской, тутовника и календулы. Эти компоненты способствуют торможению развития атеросклероза, помогают регулировать тонус и эластичность артерий, что необходимо для нормального давления и кровоснабжения всего организма. Благодаря этим свойствам Vasis незаменим в профилактике и комплексных схемах лечения сосудистых нарушений – таких как атеросклероз и инсульт.
Поскольку атеросклероз поражает внутреннюю часть кровеносного сосуда или артерии, то холестериновые образования постоянно подвергаются механическому воздействию со стороны кровотока. Что интересно, часто более опасны мелкие очаги – их фиброзные шляпки мягче, чем у больших и их легко оторвать. Как только это происходит, внутренняя часть бляшки изменяется под воздействием кровотока и становится тромбогенной – она очень быстро образовывает тромбы, поскольку тромбоциты прилипают к открытому участку бляшки и выделяют химические вещества, которые усиливают процесс свертывания крови – так артерия может быть заблокирована в течение минуты.
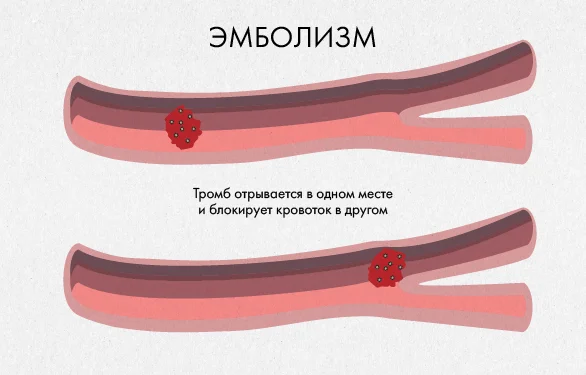
Другой механизм формирования ишемического ядра – эмболия. Эмболический
инсульт возникает из-за тромба, который, перемещаясь с кровотоком, застревает в артериях небольшого диаметра. А развиваются эти тромбы, как правило, из-за атеросклероза, однако причины их возникновения могут крыться и в застое крови, вызван который аритмией или постинфарктным состоянием. Образовавшись в сердце, тромб имеет два пути: в мозг через сонную артерию – и в капилляры легких. Все зависит от того, в каком предсердии он образовался, однако важно кое-что учесть: дефект межсердной перегородки при пороке сердца, позволит тромбу перемещаться из одного предсердия в другое, в результате чего он может войти в малый круг кровообращения и попасть в мозг.
Снизить риск возникновения аритмии и нормализовать проводимость сердечных импульсов поможет Cordis – первый в России энергоинформационный препарат, изготовленный на основе экстрактов лиственницы даурской и чабреца.
Благодаря этим компонентам, Cordis способствует запуску нейроэндокринных механизмов восстановления нормальной работы сердца – он также участвует в нормализации ритма и силы сокращений сердечной мышцы. Также препарат помогает нашему организму восстановить свободное кровообращение и нормализовать давление, благодаря чему риск возникновения инсульта сводится к минимуму.
Осложнения
- Пневмония. У парализованных пациентов, перенесших инсульт, в горле скапливается мокрота, в которой размножаются бактерии, вызывающие пневмонию;
- Пролежни. Образуются у лежачих больных. В целях профилактики необходимо вовремя менять постельное белье и не допускать на нем складок. Больного следует переворачивать, как минимум, раз в 2-3 часа;
- Нарушения с памятью и мышлением. Больной может страдать от амнезии, не понимать речь и испытывать сильные трудности с тем, чтобы говорить;
- Проблемы с эмоциями. Часто после инсульта появляются трудности с проявлением эмоций, возникает риск развития депрессии;
- Цитотоксический отек. Без постоянного поступления глюкозы и кислорода вместе с кровью, у церебральных клеток заканчивается энергия в течение нескольких минут – и итогом такого дефицита становится повышенный уровень натрия и кальция внутри клетки. Из-за чего они быстрее втягивают воду, провоцируя отек головного мозга. А повышенное содержание кальция внутри клетки приводит к накоплению активных радикалов кислорода, которые вступают в реакцию с липидами в мембранах митохондрий и лизосом. В конечном итоге, все эти процессы приводят к запрограммированной клеточной гибели.
Что становится причиной образования атеросклерозных бляшек?
Именно из-за атеросклероза чаще всего развивается инсульт. Бляшки внутри артерий нарушают кровообращение нашего организма и иногда приводят к тромбозу.
Существует общепринятая теория развития атеросклероза, и она называет основной причиной заболевания – холестерин. Потому что при изучении ее состава, ученые выяснили, что она состоит из холестерина, а значит и бороться с атеросклерозом можно, борясь с холестерином.
Однако многие врачи считают такой подход поверхностным. Ведь врачебная практика полна случаев, когда атеросклероз встречался у пациентов с нормальным холестерином или когда его уровень и вовсе был понижен. И наоборот: никакого атеросклероза у пациента с повышенным холестерином не было.
Это доказывает, что уровень холестерина в крови является вторичным фактором развития атеросклероза. Куда большее значение играет наследственность, гипотиреоз, неправильное питание, вредные привычки и малоподвижный образ жизни.
Часто гипотиреоз (снижение функций щитовидной железы) является причиной повышенного холестерина. Из-за гипотериоза также интенсивнее прогрессирует атеросклероз, поэтому в лечении заболевания важна тщательная диагностика. Если у Вас повышенный холестерин, и при этом наблюдается сбой в работе щитовидки, то сначала стоит заняться ей, прежде чем прибегать к медикаментозному лечению по снижению уровня холестерина.
А нормализовать работу щитовидной железы поможет Thyroid – натуральное средство на основе СО2-экстрактов календулы, чистотела, хвоща полевого и медуницы. Эти компоненты оказывают укрепляющее действие на щитовидную железу и надпочечники, что благоприятно влияет на гормональный фон, снижая риск развития гипотиреоза, атеросклероза и ишемического инсульта. Препарат также эффективен в комплексных схемах лечения.
Также атеросклероз нередко развивается на фоне воспаления стенок кровеносных сосудов. Все дело в том, что бляшки – это сложные структуры, состоящие из нескольких структур, и холестерин составляет лишь ее наружный слой: он покрывает поврежденную зону, как бы чинит сосуд. Поэтому, борясь с повышенным холестерином, вы лечите не причины, а следствие болезни. Чтобы этого избежать следует подробнее изучить причины воспаления.
- Первый фактор развития воспаления сосудистых стенок – неправильное питание. Однако это не продукты, с высоким содержанием холестерина, как можно было подумать – это продукты, негативно влияющие на состояние сердечно-сосудистой системы: различные углеводы и сладости, газировки, сладкие напитки, копчености и полуфабрикаты, содержащие консерванты и, конечно, фастфуд.
- Алкоголь и курение также негативно влияют на состояние сосудов: алкоголь их болезненно расширяет – курение сужает.
- Также воспаление сосудистой стенки вызывают инфекции и хронические иммунные нарушения.
Но что делать, чтобы защитить свой организм от сердечно-сосудистых заболеваний?
- Важно соблюдать питьевой режим. Нормальный уровень потребления воды – это литр-полтора в день, при условии, что нет нарушения работы почек.
- Чтобы снизить риск нарушения жирового и углеводного обмена, приводящего к атеросклерозу, следует больше двигаться: чем больше человек двигается, тем быстрее у него обмен веществ и наоборот.
- Также экстракт чеснока может быть действенной профилактикой. Исследования показали, что он снижает риск возникновения ишемического инсульта на 80%, очищая сосуды.
Реабилитация и дальнейший прогноз
Инсульт может быть причиной внезапной мышечной слабости или паралича половины тела, многие пострадавшие от ишемического инсульта испытывают проблемы с координацией и равновесием – у кого-то в первый месяц после поражения церебральных тканей развивается хроническая усталость, возникают проблемы со сном, в результате чего пациенты становятся еще более уставшими. Нарушения зависят от зоны поражения головного мозга.
Чаще всего инсульт является причиной следующих осложнений:
- Хронического болевого синдрома, головных болей.
- Проблем с глотанием.
- Расстройства восприятия окружающих вещей.
- Сенсорных проблем (нарушения тактильных ощущений).
- Расстройства мышления, памяти и сознания (когнитивных проблем).
- Нарушений речи, вероятных сложностей с чтением и письмом.
- Недержания мочи.
- Внезапного онемения рук и ног, их слабости
- Хаотичного напряжения в мышцах, судорог.
- Чувств подавленности и тревоги.
- Дезориентированности, головокружения.
- Хронической усталости.
И реабилитация необходима больному, чтобы как можно скорее облегчить эти последствия. Восстановительная терапия включает в себя физиолечение, нейрореабилитацию и прием медикаментов – все эти методы эффективно помогают организму пациента адаптироваться к травме, которую вызвал инсульт.
В процессе восстановления, мозг пострадавшего образует новые нейронные связи, помогающие больному снова выполнять действия, в которых его ограничивал инсульт.
Лечение начинается с оценки состояния больного – специалисты определяют объем и тип предполагаемой реабилитации, а весь дальнейший прогноз зависит от индивидуальных потребностей пациента и того, насколько семья и лица, осуществляющие уход за больным, готовы вложить ресурсов – как физических, так и финансовых.
Реабилитация может начаться в клинике, сразу после инсульта, затем продолжиться в реабилитационном центре и амбулаторно.
Физиотерапия. После ишемического инсульта, физиотерапевт осматривает пациента, чтобы оценить степень любого физического недостатка – и на основе этого составляет программу упражнений.
Работа начинается с улучшения осанки и равновесия – это первый пункт в лечении больных, инсульт которых привел к потере координации. По мере прогресса в работе, будут ставиться более сложные и долгосрочные цели, такие как стояние или ходьба.
Также лицам, осуществляющим уход за больным, например, членам семьи, физиотерапевт может показать простые упражнения, которые они смогут выполнять дома, чтобы продолжать восстановление уже амбулаторно. Иногда физиотерапия может длиться многие месяцы.
Логопедия. Инсульт вызывает у пациента проблемы с речью и ее восприятием – и решением этих проблем занимается логопед, разрабатывая план лечения вместе с больным. Позитивные изменения возможны благодаря:
- Практике речи, аудирования и письма.
- Практике использования жестов-помощников для облегчения общения.
- Тренировке мышц, необходимых для речи – упражнения приводят их в тонус.
Медикаментозное лечение. На весь курс восстановительной терапии, специалист назначает кроворазжижающие препараты и нейропротекторы – они снижают риск развития новых тромбов и стимулируют нейрогенез (образование новых нейронных связей).
Наиболее быстрое восстановление больного возможно в первые 3 месяца после ишемического инсульта – именно в этот период мозг лучше всего восприимчив к образованию новых нейронных связей. Поэтому специалисты рекомендуют пациенту начинать восстановительное лечение сразу, как только его состояние становится стабильным, т.е. когда нормализуется его артериальное давление и насыщение крови кислородом становится выше 92%.
Профилактика ишемического инсульта
Чтобы заболевание не обернулось серьезными последствиями, следует свести к минимуму основные факторы риска, провоцирующие инсульт. И главный из них – курение. Отказ от курения крайне важен в профилактике ишемии, однако существуют и другие способы, помогающие предупредить заболевание:

Умеренная физическая нагрузка. Она необходима для тонуса сосудистых стенок и артерий. Идеально подойдет плавание, йога или скандинавская ходьба.
Коррекция питания. Нередко вредная пища приводит такому диагнозу, как гипертоническая болезнь и ожирение, а инсульт является прямым следствием этих заболеваний. Сегодня у каждого второго россиянина повышенный холестерин, что обусловлено обилием трансжиров и полисахаридов в пищевой промышленности. И чтобы обезопасить свой организм, из рациона следует исключить хотя бы газированные напитки и сладости. В профилактике гипертонии и окклюзии сонных артерий поможет L-Arginine – аминокислота, способствующая поддержанию тонуса сосудистых стенок и нормализации свертываемости крови. Аргинин – субстрат для синтеза оксида азота, который в свою очередь является ключевым регулятором сердечно-сосудистой системы.
Регулярное обследование сердечно-сосудистой системы. Это необходимо, чтобы избежать тяжелых неврологических осложнений, часто являющихся следствием атеросклероза. Поэтому, если у Вас диабет и есть лишний вес или ожирение, то, как минимум, раз в год стоит проходить кардиологический комплекс обследований, чтобы исключить тяжелые последствия от сердечно-сосудистых нарушений.
Специалисты рекомендуют

Подписывайтесь
на нашу рассылку
При подписке вы принимаете условия
Политики конфиденциальности и Обработки персональных данных
Отзывы наших покупателей
Похожие статьи

Генеральный директор компании "Натуральное здоровье" Сергей Патраков подписал партнерское соглашение с одним из крупнейших торговых холдингов Туркменистана
15 марта в городе Ашхабад состоялось восьмое заседание Совместной туркмено-татарской рабочей группы по торгово-экономическому, научно-технич...
Награждение генерального директора ООО «Натуральное Здоровье» Патракова С.А. за вклад в реализацию инвестиционных проектов
Награждение генерального директора ООО «Натуральное Здоровье» Патракова С.А. за вклад в реализацию инвестиционных проектов

22 июля состоялось открытие третьего завода Natural Health в Казани
22 июля состоялось открытие новой производственной площадки в Казани. Это место по праву считается одним из лучших, ведь оно соответствует...

Генеральный директор Natural Health обсудил развитие деловых связей с партнерами из Ирана
Руководитель Natural Health в составе делегации Татарстана принял участие в рабочей поездке в Исламскую Республику Иран, где в рамках...
Хочу стать дистрибьютором
Покупка в 1 клик
Укажите свои контактные данныи мы свяжемся с вами в ближайшее время.
Отлично!
Ваши данные успешно отправлены






